«Лучше не трогать, а дождаться скорой помощи». Это, увы, не работает
«Лучше не трогать, а дождаться скорой помощи».
Вот с этой фразы и начнём. Потому что слышу я её регулярно. И в жизни, и на курсах, и в комментариях.
Недавно проводили курсы сердечно-лёгочной реанимации для медицинских сестёр. И знаете, что меня порадовало? Они были очень замотивированы учиться. Потому что в стационаре реанимация — это не теория из презентации, это ситуация, которая возникает чаще, чем на улице. И там никто не стоит с мыслью «сейчас врач придёт и разберётся». Там начинают компрессии.
Принято считать, что у соседей трава зеленее и вообще всё лучше.
Попалась мне статья про город Бирмингем, штат Алабама. Статья Ryan A. Coute и коллег, опубликованная в Circulation: Cardiovascular Quality and Outcomes в 2024 году. И картина там, мягко говоря, неприятная.
В 2008 году выживаемость до выписки после внебольничной остановки сердца в Бирмингеме была около 3%. Разница с передовыми регионами — колосальная! Казалось бы, повод срочно всё менять. Но реестр внебольничных остановок сердца у них появился только в 2020 году. Двенадцать лет спустя. Уже интересно.
В исследование включили 524 случая внебольничной остановки сердца с 2020 по конец 2022 года. Все пациенты старше 18 лет, к которым приезжала экстренная медицинская помощь в пределах города.
И что в итоге? Благоприятный исход — 7 случаев. Это 1,3%. стал еще меньше.
Из интересного.
85% остановок кровообращения произошли дома. Снова и снова цифры показывают: всё самое страшное происходит рядом с близкими.
Мы часто думаем, что критическая ситуация случится где-то «не с нами». С каким-то случайным человеком на улице. Но практика и статистика говорят об обратном.
Частота начала реанимации свидетелями в статье всего 15,5%. Это меньше двух случаев из десяти.
Автоматический наружный дефибриллятор — 0% применений. Ни одного случая использования непрофессиональным очевидцем за весь период.
При этом программа доступных автоматических наружных дефибрилляторов (далее - АНД) в городе есть.
Ещё один важный момент. В 85% случаев к приезду бригады уже был ритм, при котором дефибрилляция бесполезна. Авторы прямо связывают это с тем, что свидетели ничего не делали. Ждали. А время шло.
Хотя большинство остановок произошло дома, 81 случай был в общественных местах — и там тоже ни одного применения АНД.
За 15 лет выживаемость снизилась с 3% до 1,3%. Официально — одна из самых низких в США.
Почему так?
Авторы говорят о социально-экономических факторах. Но если упростить, картина выглядит так: люди видят, что у их близкого человекa нет сознания и дыхания — и в 75% случаев ничего не делают, а ждут скорую помощь.
«Лучше не трогать, а дождаться скорой помощи».
Где-то я этот план уже слышал.
Недавно мне, кстати, не дали оказать первую помощь девушке в торговом центре. Команда экспертов-бабушек отправила меня в долгое пешее путешествие и сказала «не лезть». Если интересно — расскажу эту историю отдельно.
Но вернёмся к статье.
Исследование очень чётко показывает: ждать помощи — плохая стратегия. Есть данные из Дании, где в общественных местах в 80% случаев реанимацию начинают случайные свидетели. Разница не в том, что там люди другие. Разница в том, что они учатся и действуют.
И вот здесь для меня главный вывод.
Это чаще всего происходит дома. Никто никогда не будет готов на 100%. Но между «ничего не делать» и «попробовать» разница огромная.
Поэтому повторю ещё раз. Пройдите курсы первой помощи. Это один день или пара вечеров. Это не годы жизни. Это навык, который может понадобиться дома.
Для Камчатки скажу отдельно.
В марте запускаем курсы по сердечно-лёгочной реанимации.
В апреле к нам прилетят инструкторы из Санкт-Петербурга на две недели. Будет практика, разборы и много компрессий.
Потому что надеяться — хорошо.
Но уметь — надёжнее.
«Я не знаю, что делать» или почему мы не начинаем сердечно-легочную реанимацию
Эту фразу я слышу чаще всего, когда речь заходит о сердечно-лёгочной реанимации.
Я лично не делал СЛР на улице, но по опыту внутрибольничных реанимаций видел другое. Младший и средний персонал несколько раз перепроверяет состояние пациента, зовёт врача и начинает делать сердечно-легочную реанимацию.
Недавно мне попалась статья, где разобрали аудиозаписи вызовов Шотландской службы скорой помощи. Исследователи смотрели, в какой момент после вызова начиналась реанимация.
За два года было зарегистрировано 11 275 вызовов по поводу остановки сердца.
Из них случайным образом отобрали 200 звонков и полностью переслушали разговоры между диспетчером и свидетелем.
В каждом случае диспетчер после отправки бригады оставался на линии и предлагал помощь по телефону.
Что зацепило больше всего.
Во-первых, в большинстве случаев скорую вызывали жёны пострадавших, а сами пациенты чаще всего были мужчинами от 40 до 80 лет.
Во-вторых, даже в стране, где курсы первой помощи проходят регулярно, люди всё равно впадали в ступор.
Исследователи выделили основные причины задержки начала СЛР:
— проблемы с коммуникацией — 48%
— сильные эмоциональные реакции звонящего — 45%
— физические трудности — 39%
После фразы «нет сознания, нет дыхания» начиналось самое сложное.
Человек часто не лежал на полу, его нужно было уложить.
И тут появлялись первые стоп-факторы: он тяжёлый, я не справлюсь, вдруг сделаю хуже, уже поздно.
А уже перед первыми компрессиями добавлялось ещё одно: «Я не знаю, как».
Плюс страх навредить, злость, тревога, апатия. И сомнения в своих физических силах.
И вот здесь момент, который я вижу постоянно — и без исследований.
Люди не начинают СЛР, потому что боятся сделать хуже.
Но давайте честно. Хуже уже не станет.
На курсах первой помощи я чаще всего слышу одну и ту же фразу: «У меня не получится».
И каждый раз после практики у всех получается.
Диспетчер по телефону может помочь. Он может собрать в кучу те навыки, которые у человека уже есть. Но научить с нуля, без опыта и практики, почти невозможно.
В этот момент важнее всего человеческая поддержка, а не сухие инструкции.
Каждая минута задержки до начала реанимации снижает шансы на выживание примерно на 10%. И в такие моменты рассчитывать только на приезд бригады — плохая стратегия.
Мы никогда не знаем, где и кому будем оказывать помощь. И не знаем, как поведём себя в критической ситуации.
Но я точно знаю одно: если навык получен, шансов всегда больше, чем у слепой веры в чудо и сирены где-то вдалеке.
А вы проходили курсы первой помощи?
ссылка на статью.
Не успел
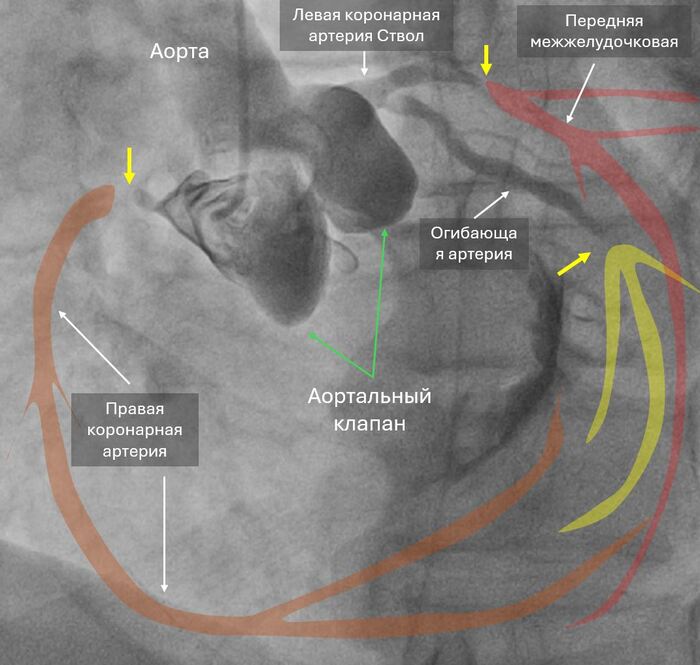
8 утра, мужчина 66 лет, боли в груди с 3 ночи, скорая, в машине 7 раз фибрилляция желудочков, ЭДС, перевод на ИВЛ, с приемника на стол на коронарографию, при перекладывании опять остановка, наружный массаж, адреналин, ЭДС, пункция по ориентирам, введен катетер и такая картина - закрыты все три артерии, сердце стоит, на ЭКГ электрическая активность сохранялась еще минут 15 (электромеханическая диссоциация). На вскрытии циркулярный инфаркт, шоковые органы.
Врач из Новосибирска спас мужчину, у которого 418 раз останавливалось сердце (!) за четыре месяца
Виталий Шабанов прооперировал 53-летнего жителя Пермского края с тяжёлой аритмией. Весной мужчине имплантировали дефибриллятор, в середине июля он полностью разрядился из-за частых сбоев. Срочная операция длилась около пяти часов. Через день пациента перевели в общую палату, а в конце июля выписали.
Источник: https://vk.com/mash_siberia
Страшная история с приема
Страшная история с приема.
Заметила я, что стоит мне написать пост по какой-то конкретной теме, как в ближайшее время с этой проблемой приходит пациент. Поэтому сегодня будет случай из практики.
Итак, на приём пришёл пациент 42-х лет (молодой) от аритмолога. По суточному мониторированию ЭКГ в ночные часы регистрируются длинные паузы в работе сердца ➡️ у человека 4 секунды НЕ БЬЕТСЯ СЕРДЦЕ❗Это очень много! Это очень опасно! Это чревато внезапной сердечной смертью (ВСС) во сне.
А причиной тому является синдром обструктивного апноэ во сне.
Сердечные аритмии часто отмечаются у пациентов с СОАС, причем частота аритмий увеличивается с нарастанием тяжести СОАС и степени сопутствующей гипоксемии (состояние, при котором уровень кислорода в крови значительно ниже нормы). Наиболее часто в ночное время выявляются частая желудочковая экстрасистолия, СА- блокада, АВ-блокада, остановки синусового узла, короткие пробежки желудочковой тахикардии. Все это может привести к ВСС.
Именно такой летальный исход был у отца моего пациента - уснул и не проснулся...
Аритмолог рассматривает вопрос о постановке кардиостимулятора, но прежде рекомендовал обратиться к сомнологу. С тактикой доктора я полностью согласна. Если пациент начнёт СИПАП-терапию, то, вероятно, это поможет не только избежать постановки кардиостимулятора, но и снизит риск внезапной сердечной смерти.
5️⃣ Р.S. немного деталей: окружность шеи у пациента 44.5 см, окружность талии - 147 см! Мой рост 159 см 👀. Помимо СИПАП-терапии пациенту предстоит большая работа по снижению веса.
5️⃣ Я понимаю, как тяжело худеть. Порой для пациентов это мучение. Но это один из самых важных пунктов в лечении СОАС. Важно придерживаться Dash-диеты, быть физически активным, а так же стоит рассмотреть медикаментозную коррекцию веса под пристальным глазом эндокринолога, кардиолога и психотерапевта. А в случае безуспешности медикаментозной коррекции веса таким пациентам стоит рассмотреть бариатрическую операцию - удаление части желудка. Снижение массы тела в данном случае спасает жизнь.
В подмосковном Наро-Фоминске от менингококковой инфекции умерла 12-летняя девочка: болезнь развивалась молниеносно
Остаётся непонятным, где школьница могла заразиться менингококковой инфекцией.
Стремительно развившаяся менингококковая инфекция стала причиной внезапной смерти 12-летней девочки в подмосковном Наро-Фоминске. Школьница умерла в ночь на 8 октября, через несколько часов после того, как у неё резко подскочила температура.
Как стало известно новостному порталу «Московский Комсомолец», девочка пришла к родителям в спальню поздно ночью и сказала, что её трясёт. Мама измерила ей температуру — оказалось, что она выше 40 градусов. Женщина дала дочке жаропонижающее, но через несколько часов у больной снова началась лихорадка. Тогда родители решили вызвать «скорую». Медики, осмотрев ребёнка, предположили, что это ОРВИ, сделали укол и уехали. Однако облегчение было недолгим: температуру удалось сбить всего на час. Тут уже мама с папой не выдержали и сами повезли ребёнка в больницу. На момент госпитализации у школьницы выступила на коже синяя сыпь. Это насторожило одного из врачей, который заподозрил менингококковую инфекцию, и пациентку перевели в реанимацию.
К сожалению, остановить прогрессирующее заболевание медики не смогли. Девочка умерла через несколько часов от остановки сердца.
Источник заражения школьницы пока не выявлен: она не ходила в бассейн, не пила сырую воду из-под крана и не уезжала на отдых в другую местность. Никто из её окружения больше не заболел. Чтобы предотвратить распространение страшной болезни, ученикам в её классе и одногруппникам по театральной студии экстренно сделали прививки.
Источник: https://www.mk.ru/incident/2024/10/09/v-podmoskove-ot-mening...